Mucor: el ascenso y caída de un antiguo patógeno en tiempos de COVID-19
Ana Ríos-López*, Gloria M. González*, Orlando Flores-Maldonado*
CIENCIA UANL / AÑO 26, No.119, mayo-junio 2023
RESUMEN
Los mucorales son hongos ambientales que están en contacto con el ser humano sin causar enfermedades, mientras que en personas con comorbilidades pueden causar una infección llamada mucormicosis. En 2021, durante la pandemia, este hongo presentó un incremento de casos en pacientes hospitalizados por COVID-19, sin embargo, actualmente las infecciones han disminuido.
Palabras clave: mucor, mucormicosis, COVID-19, infecciones fúngicas emergentes.
ABSTRACT
Mucorales are environmental fungi that are in contact with humans without causing disease, while in people with comorbidities it can cause an infection called mucormycosis. In 2021, during the COVID-19 pandemic, this fungus presented an increase in cases in hospitalized patients for this disease, however, infections have currently decreased.
Keywords: mucor, mucormycosis, COVID-19, emerging fungal infections.
Desde los primeros casos de la enfermedad por coronavirus (COVID-19, por sus siglas en inglés) en diciembre de 2019, el síndrome respiratorio agudo severo por coronavirus 2 (SARS-CoV-2, por sus siglas en inglés) comenzó a propagarse por el mundo hasta ser declarado pandemia en marzo de 2020; ésta causó daños y desafíos en el mundo desde el comienzo. A mediados de 2021, durante la segunda ola que azotaba a la India y al resto del mundo, los medios de comunicación internacionales, y los locales en México, notificaban la aparición de un misterioso hongo negro que causaba una infección mortal en pacientes hospitalizados por COVID-19, generando pánico y especulación en el mundo por una pandemia dentro de otra. Sin embargo, debemos saber que éste coexiste con los humanos desde hace miles de años sin causar un daño de magnitudes globales.
MUCORALES
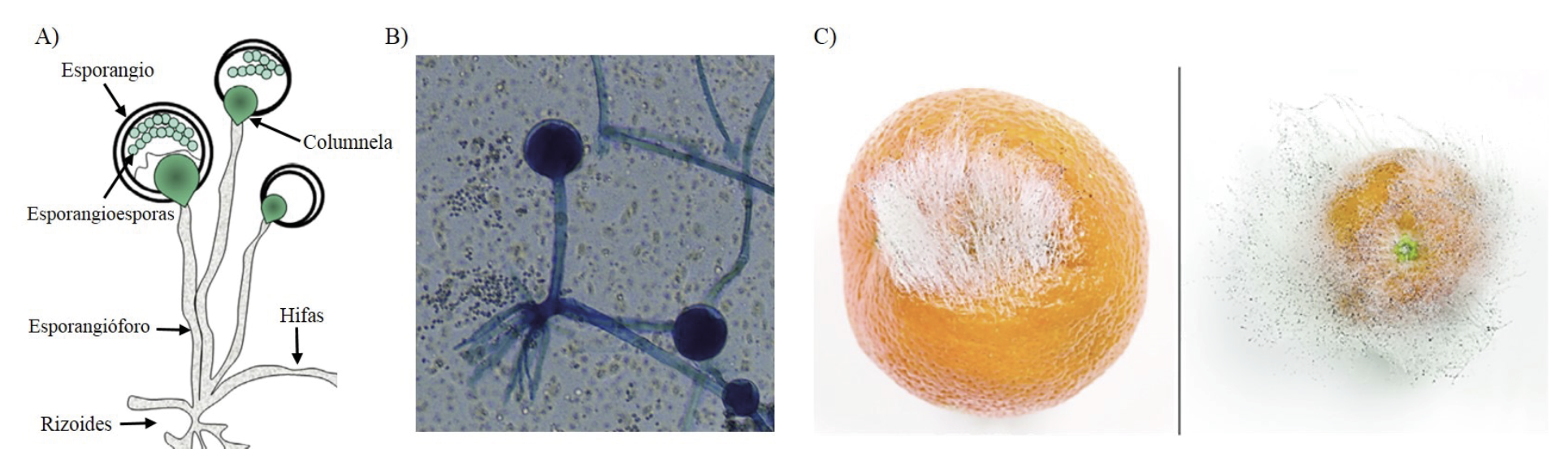
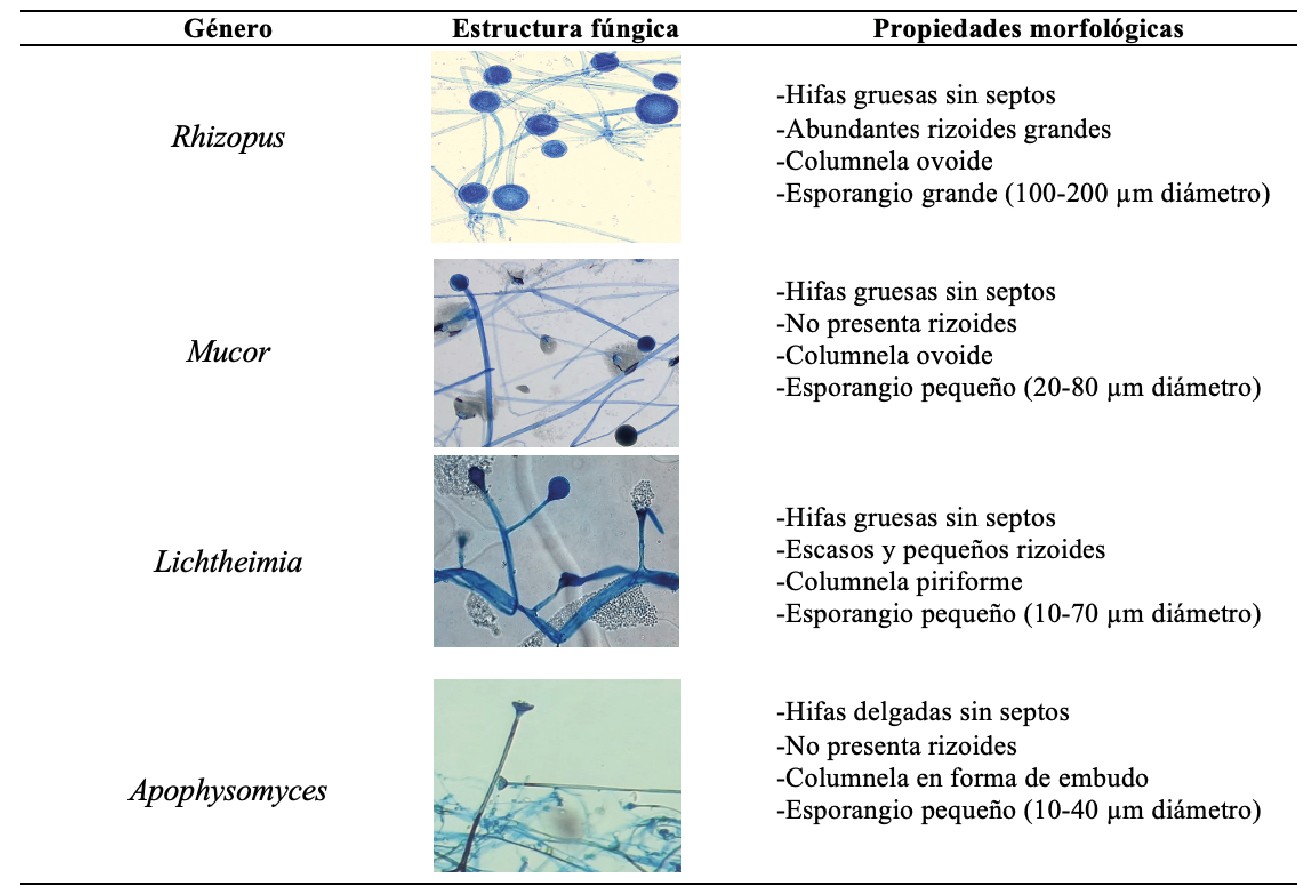
Los mucorales son un grupo de hongos microscópicos oportunistas, entre los que destacan los géneros Rhizopus, Mucor, Lichtheimia y Apophysomyces. Éstos son ambientales y viven a nuestro alrededor, en el suelo, material orgánico en descomposición (plantas, frutas y pan) e incluso en el aire. Morfológicamente, en los medios de cultivo adecuados producen hifas anchas en forma de filamentos o cintas, las cuales sostienen una serie de estructuras denominadas esporangióforo (cuyo ápice dilatado es llamado columnela, figura 1A-B) y esporangiosporas. La agrupación de muchos filamentos se pueden observar a simple vista como un “moho” velloso-algodonoso de color blanco (figura 1C). Éste lo podemos encontrar principalmente sobre frutas, pan y suelo.
Afortunadamente, estos hongos ambientales son inofensivos para los individuos sanos inmunocompetentes, y difícilmente ocasionarán una enfermedad infecciosa. Sin embargo, aquellos que presentan un sistema inmunológico debilitado y otros factores de riesgo, como diabetes mellitus, enfermedades hematológicas, cáncer, trasplante de órganos, uso de corticosteroides, lesiones en la piel e inmunodeficiencias, se vuelven un blanco ideal para ser receptores de una enfermedad infecciosa conocida usualmente como mucormicosis (tabla I).
MUCORMICOSIS
Se trata de una enfermedad poco común en el mundo, se describió por primera vez a mediados del siglo XIX. Entre 1847 y 1877 se publicaron los primeros casos en humanos, los reportes médicos coincidieron en que la infección se asociaba a personas con enfermedades “debilitantes” como diabetes, enfermedades hematológicas e inmunosupresión. La frecuencia de casos en el mundo comprende un rango bajo de 0.5-1 caso por millón de personas al año, si bien la cifra parece ser muy baja, el padecimiento puede ser fatal en los pacientes aquejados. Los principales sitios anatómicos del cuerpo más vulnerables a la infección son el tracto respiratorio (fosas nasales y pulmones), la piel (particularmente en heridas y quemaduras) y el cerebro.
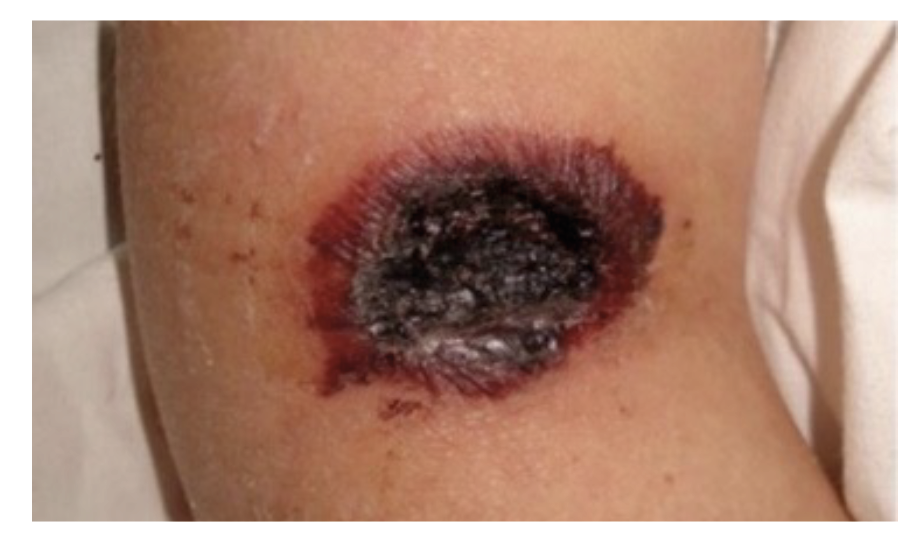
Estos hongos exhiben una marcada predilección por invadir los vasos sanguíneos que irrigan al tejido afectado, provocando una lesión (que puede observarse de color negro, figura 2) y la muerte de éste (conocida como necrosis), debido a este aspecto son comúnmente llamados “hongos negros”.
Dependiendo del lugar de la lesión, la afección puede clasificarse en: 1) rinocerebral, 2) pulmonar, 3) cutánea, 4) gastrointestinal y 5) sistémica (la tabla II desglosa más información sobre éstas). El pronóstico depende del sitio afectado y de las comorbilidades del paciente, siendo las infecciones sistémica y pulmonar las más letales, alcanzando un rango de entre 7-8 muertes por cada diez pacientes infectados.
EL HONGO NEGRO DURANTE LA PANDEMIA DE COVID-19
En los meses de junio-julio de 2021 los medios de comunicación informaban la aparición del hongo negro durante la segunda ola de contagios causados por la variante Delta en la India. Éste causaba una infección mortal en los pacientes positivos a SARS-CoV-2 y el número de casos reportados fue alarmante, alcanzando aproximadamente 47,000 en sólo tres meses en la India, lo que generó especulación y pánico en la población sobre el inicio de una nueva pandemia. Sin embargo, el panorama en el resto del mundo era totalmente distinto, menos de 1,000 casos en pacientes COVID-19 fueron reportados durante más de un año a nivel global.
La mucormicosis no es contagiosa y sabemos que es una infección oportunista que usualmente requiere de personas con comorbilidades debilitantes para desarrollarse. Con la actual pandemia, los casos de mucormicosis presentaron un marcado incremento, particularmente en pacientes críticamente enfermos por COVID-19, evidenciando que este virus favorece su desarrollo. Pero, ¿cuál es la relación entre ambos? Hoy en día sabemos que los pacientes que desarrollan neumonía grave por SARS-CoV-2 y requieren ser hospitalizados e incluso sometidos a ventilación mecánica, suelen tener varias comorbilidades debilitantes como diabetes, obesidad e inmunosupresión. Además, el uso generalizado de fármacos esteroideos como dexametasona y prednisona (que debilitan al sistema inmunológico) como terapia, así como la construcción de nuevas zonas hospitalarias provisionales en parques, estacionamientos públicos y lugares al aire libre, el uso compartido de humificadores y mascarillas para la oxigenoterapia entre pacientes hospitalizados, resultaron en la combinación ideal de factores que permitieron al hongo negro establecerse en el paciente y desarrollar mucormicosis.
A continuación se propone un posible mecanismo del establecimiento de mucormicosis en pacientes con COVID-19. Una persona con comorbilidades que se expone al virus SARS-CoV-2, después de un par de días desarrolla síntomas de COVID-19 que van empeorando con el paso del tiempo hasta presentar neumonía grave, lo cual requiere hospitalización e intubación mecánica, además, como procedimiento al cuadro grave de neumonía se le administran esteroideos; tras varios días hospitalizado, el paciente se expone a los mucorales que se encuentran en el ambiente hospitalario y finalmente desarrolla mucormicosis (figura 3). Las manifestaciones clínicas más observadas durante la pandemia fueron la rinocerebral y la pulmonar en pacientes positivos, la mayoría falleció por la infección combinada del virus y el hongo.
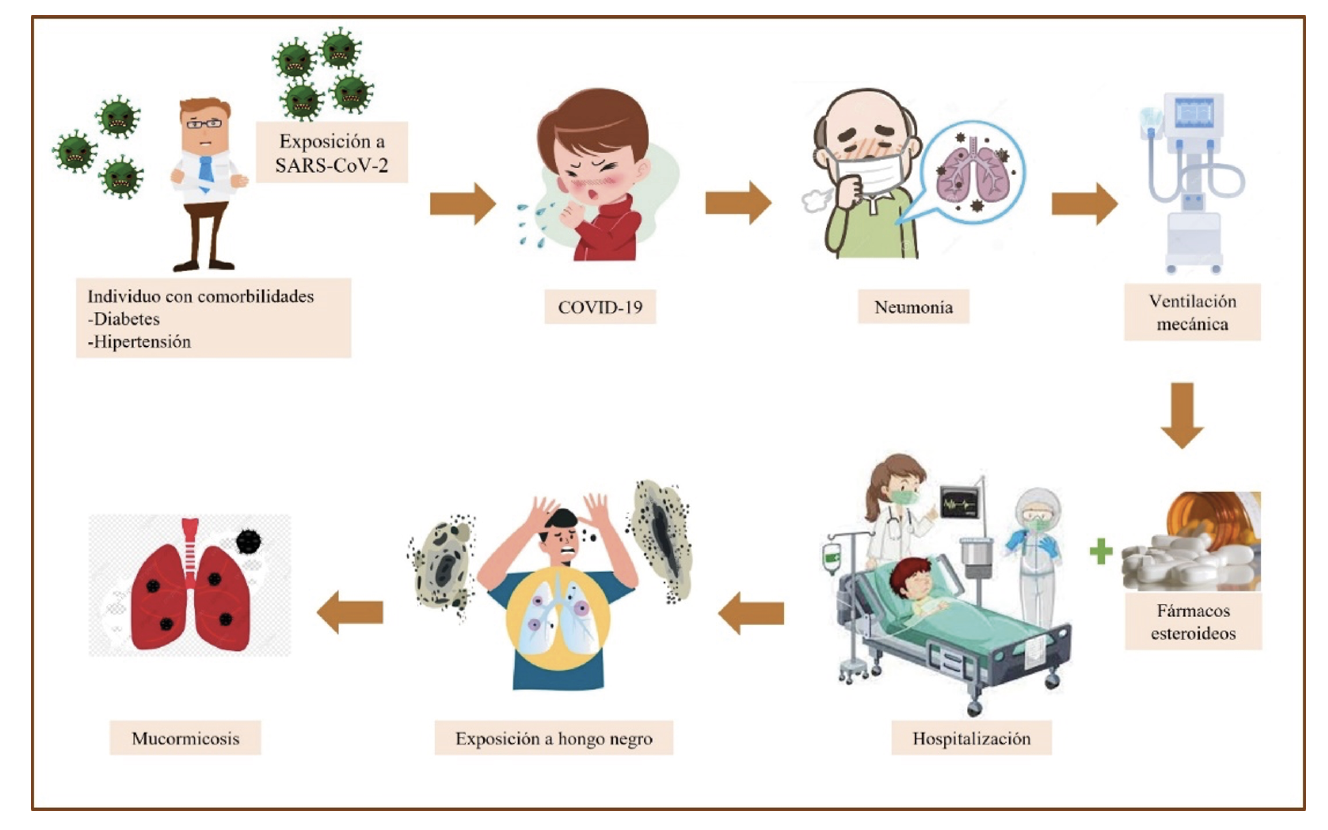
Figura 3. Posible mecanismo de establecimiento de mucormicosis. Un individuo con comorbilidades se expone al virus SARS-CoV-2, desarrolla síntomas de COVID-19, que evoluciona a neumonía y necesita ventilación mecánica; la receta de fármacos esteroideos y la estancia en el hospital lo predisponen a la exposición al hongo negro y a desarrollar mucormicosis
Actualmente, gracias a los avances en el conocimiento del manejo y tratamiento de la COVID-19, por ejemplo, vigilar los factores predisponentes de los pacientes y el uso controlado e individualizado de fármacos esteroideos contribuyó a prevenir los casos de mucormicosis; además, el desarrollo de vacunas y su aplicación inmediata de manera global en personas altamente vulnerables fue crucial para reducir el número de casos graves y el número de pacientes hospitalizados, por lo que se dejaron de utilizar los hospitales provisionales y se favoreció una atención médica más especializada.
Por último, el monitoreo ambiental de mucorales en hospitales y áreas destinadas al manejo de pacientes para prevenir la infección, así como una terapia profiláctica con antifúngicos (medicamentos utilizados para tratar mucormicosis) en pacientes con alto riesgo, y la vigilancia epidemiológica en el diagnóstico de éstos en pacientes con COVID-19 grave, fueron un papel clave para prevenir y disminuir el número de casos de mucormicosis en éstos. Hoy en día los nuevos casos son raros y esporádicos, mientras que en la India y en el mundo han disminuido drásticamente.
CONCLUSIÓN
La mucormicosis es una infección poco común, que se limita a un grupo reducido de pacientes y que difícilmente provocará una enfermedad masiva alrededor del mundo. Se presentó un ascenso de esta enfermedad durante el primer año de la pandemia debido al uso desmedido de fármacos esteroideos en pacientes hospitalizados con neumonía grave. Gracias a las estrategias de vacunación, tratamiento, manejo y prevención en el mundo, se pudo frenar esta infección secundaria en pacientes con COVID-19.
* Universidad Autónoma de Nuevo León, Monterrey, México.
Contacto: orlando.floresmnd@uanl.edu.mx
REFERENCIAS
Choudhary, N.K., Jain, A.K., Soni, R., et al. (2021). Mucormycosis: A deadly black fungus infection among COVID-19 patients in India. Clin Epidemiol Glob Health. 12:100900. doi:10.1016/j.cegh.2021.100900
Madhavan, Y., Sai, K.V., Shanmugam, D.K., et al. (2022). Current Treatment Options for COVID-19 Associated Mucormycosis: Present Status and Future Perspectives. J Clin Med. 11(13):3620. Doi: 10.3390/ jcm11133620
Mahalaxmi, I., Jayaramayya, K., Venkatesan, D., et al (2021). Mucormycosis: An opportunistic pathogen during COVID-19. Environ Res. 201:111643. Doi:10.1016/j.envres.2021.111643
Muthu, V., Rudramurthy, S.M., Chakrabarti, A., et al. (2021). Epidemiology and Pathophysiology of COVID-19-Associated Mucormycosis: India versus the Rest of the World. Mycopathologia. 186(6):739- 754. Doi: 10.1007/s11046-021-00584-8
Rudrabhatla, P.K., Reghukumar, A., y Thomas, S.V. (2021). Mucormycosis in COVID-19 patients: predisposing factors, prevention and management. Acta Neurol Belg. 122(2):273-280. Doi.org/10.1007/ s13760-021-01840-w
Steinbrink, J.M., y Miceli, M.H. (2021). Mucormycosis. Infectious Disease Clinics of North America. 35(2), 435-452. Doi:10.1016/j.idc.2021.03.009