CIENCIA EN BREVE
CIENCIA UANL / AÑO 24, No.109, septiembre-octubre 2021
La mayoría de las personas del mundo, si no es que todas, han visto modificados sus hábitos de vida a causa de la pandemia de COVID-19, las consecuencias sociológicas y otras de las reacciones de la población ante ella afectarán probablemente mucho no sólo la vida laboral, sino también otras cuestiones como ¡casarse o tener hijos! Una investigación de la Universidad de California en Los Ángeles (Estados Unidos) ha explorado esta cuestión.
El equipo analizó 90 estudios y utilizó su experiencia para evaluar la reacción de la gente a la pandemia y para predecir las secuelas de tal reacción. La conclusión principal es que habrá efectos psicológicos a largo plazo, incluso entre quienes no han sido infectados.
Las demás conclusiones incluyen estas predicciones: los embarazos planificados disminuirán en un mundo marcado por el temor a la enfermedad, las tasas de natalidad bajarán y muchas parejas pospondrán el matrimonio. Así, las probabilidades de que las personas solteras inicien nuevas relaciones serán menores.
A diferencia de muchas crisis pasadas, esta pandemia no está acercando las personas unas a otras y, a pesar de algunas excepciones, no está produciendo un aumento de la generosidad, la empatía o la compasión, al menos en países como Estados Unidos.
Según los autores del estudio publicado en la revista académica Proceedings of the National Academy of Sciences (PNAS), las consecuencias psicológicas y sociales de la pandemia de COVID-19 serán muy duraderas, y cuanto más tiempo continúe la pandemia, más arraigados serán estos cambios (fuente: NCYT de Amazings).
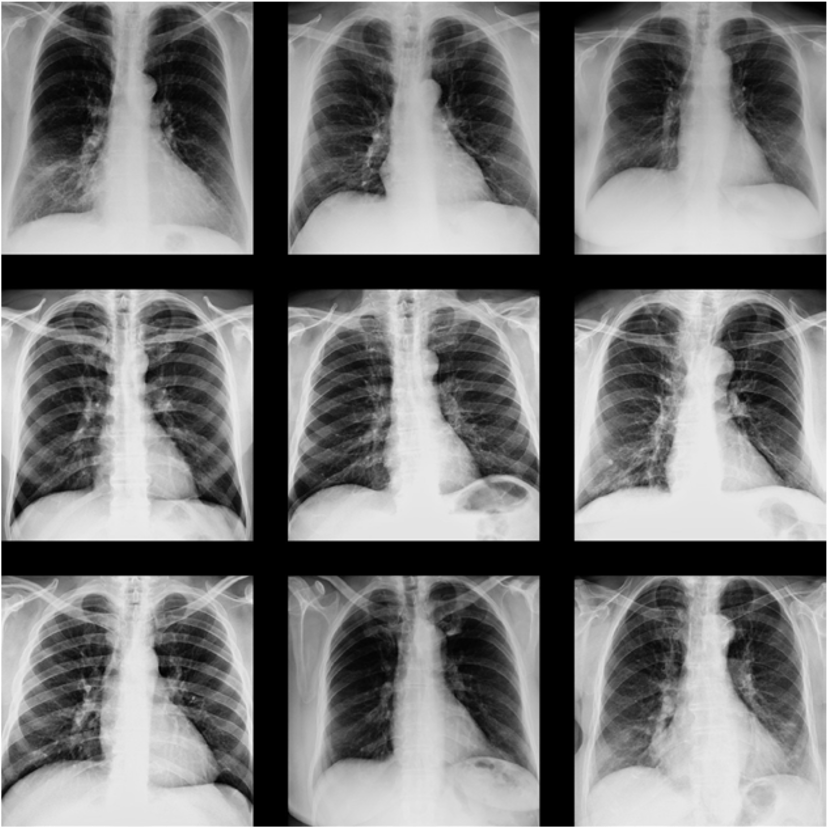
Hasta cierto punto pueden parecer normales las secuelas de un encierro tan largo, el cual por momentos parece que no se terminará pronto; y es que la pandemia por COVID-19 se ha convertido en uno de los mayores retos sanitarios en la historia reciente. Y si de retos hablamos, el descifrar su comportamiento aún es motivo de estudio, por ejemplo, el diagnóstico clínico de la enfermedad se realiza tras una prueba RT-PCR (o PCR), que frecuentemente se complementa con una radiografía simple de tórax. Debido a la afectación primaria del sistema respiratorio, la neumonía debido a COVID-19 puede ser observada en radiografías simples de tórax, un método que resulta ser rápido, poco invasivo, de bajo coste y que requiere de una logística muy sencilla para su realización. El análisis combinado pretende reducir el número de falsos negativos de las pruebas (su sensibilidad oscila entre 70 y 90%), mejorando el dictamen y evaluación de la enfermedad.
A la vista de lo anterior, y apoyándose en la capacidad que los sistemas basados en inteligencia artificial poseen para obtener información oculta al ojo humano, investigadores de la Universidad de Antioquia en Colombia, la Universidad Politécnica de Madrid (UPM) en España, y la Universidad Johns Hopkins, en Estados Unidos, han desarrollado una prueba de concepto a mediana-gran escala de un sistema computarizado de análisis usando imágenes de radiografía simple de tórax.
La OMS considera la radiografía de tórax criterio diagnóstico y de evaluación de la infección por COVID-19. Las recomendaciones se basan en que la neumonía asociada produce sombras en forma de parches blancos en los pulmones, conocidas como de opacidades de vidrio esmerilado. Estos patrones, sin embargo, a menudo se confunden con otros encontrados en diversas neumonías víricas o bacterianas, lo que dificulta el pronóstico clínico. Además, su análisis tiene un significativo cuello de botella debido a la necesidad de radiólogos expertos para interpretar las imágenes.
Para resolver este problema y favorecer el uso de la radiografía como elemento diagnóstico, los investigadores han diseñado un sistema de ayuda a la toma de decisión basado en redes neuronales y en paradigmas de aprendizaje profundo, proveyendo un dictamen automático, capaz de diferenciar COVID-19 de otras neumonías y de identificar las regiones afectadas por la enfermedad eficientemente.
Mediante el análisis automatizado de imágenes de radiografía simple de tórax, el sistema desarrollado proporciona un método objetivo complementario y mínimamente invasivo para la determinación y la evaluación del grado de afectación. El trabajo, que abre una nueva vía para el conocimiento de la enfermedad, ha sido recientemente publicado en acceso abierto en IEEE Access (fuente: UPM).
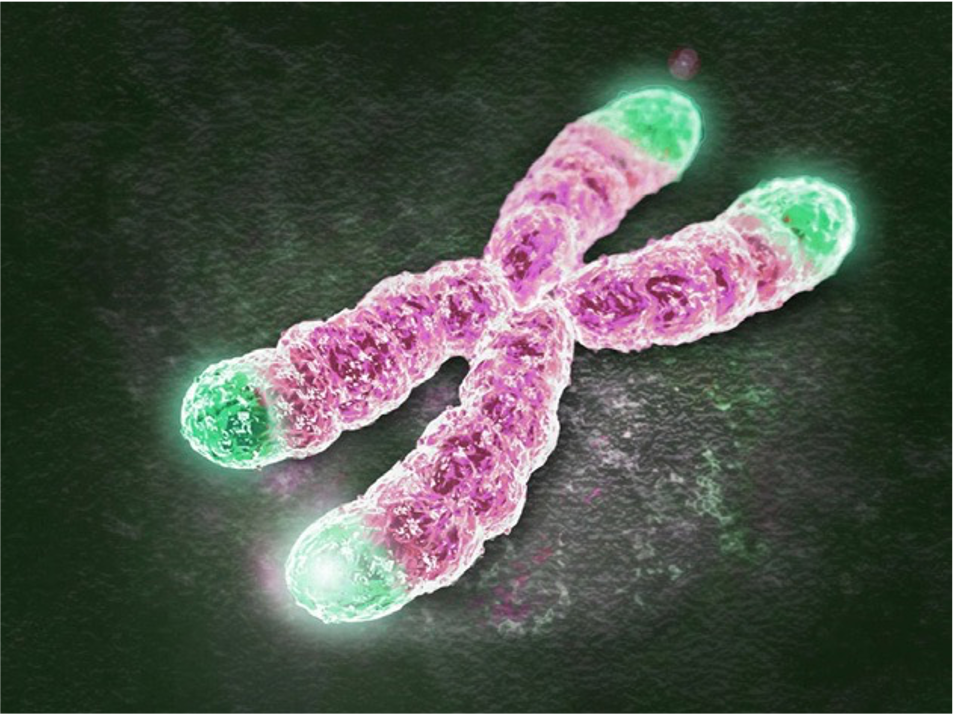
Sin duda se trata de buenas noticias, como también lo son lo descubierto por investigadores del Centro Nacional de Investigaciones Oncológicas (CNIO), en colaboración con el Hospital de Campaña COVID-IFEMA, quienes, en un estudio que se publicó en la revista Aging ̧ mencionan que los pacientes en quienes la COVID-19 cursa con gravedad, tienen telómeros significativamente más cortos, dicho acortamiento es consecuencia de la infección vírica e impide la regeneración de los tejidos, y por eso una parte importante de pacientes sufre secuelas prolongadas.
Los especialistas estaban poniendo a punto una terapia para regenerar el tejido pulmonar en pacientes con fibrosis; ahora consideran que este tratamiento –que tardaría al menos un año y medio en estar disponible– podría ayudar a quienes siguen con lesiones pulmonares tras superar la COVID-19.
Los telómeros son estructuras que protegen los cromosomas, dentro de cada célula del organismo. Se sabe que su longitud es un indicador de envejecimiento: cada vez que la célula se divide, los telómeros se acortan, hasta que llega un punto en que no pueden ejercer su función protectora y la célula, dañada, deja de dividirse. Durante toda la vida las células se dividen constantemente para regenerar los tejidos, y cuando ya no lo hacen, porque los telómeros son demasiado cortos, el organismo envejece.
Los investigadores han demostrado, en los últimos años, en ratones, que es posible revertir este proceso activando la producción de la enzima telomerasa, responsable de realargar los telómeros. La activación de la telomerasa es efectiva para tratar en los animales enfermedades asociadas al envejecimiento y daños en los telómeros, como la fibrosis pulmonar.
La confirmación de que los telómeros cortos dificultan la recuperación de los pacientes graves abriría la puerta a nuevas estrategias de tratamiento, como una terapia basada en la activación de la telomerasa (fuente: CNIO).
Pero si de pacientes graves hablamos, hay un sector de la población que no ha sufrido tanto, lo cual es muy satisfactorio dentro de todo lo malo que estamos pasando. De hecho, buscar una explicación al por qué los niños no sufren la COVID con la misma severidad que los adultos ocupa a epidemiólogos, virólogos y pediatras por igual. En total, menos de 2% sufre la infección y los síntomas y el curso de la enfermedad son considerablemente más leves o inexistentes.
Un cuerpo de evidencia que va en aumento sugiere cuáles serían las razones para explicar esta disparidad. El sistema inmunitario de los pequeños parece mejor equipado para eliminar al SARS-Cov-2 que el de los adultos.
Los niños están mucho mejor adaptados para responder –y mucho mejor equipados para hacerlo– a nuevos virus, según una inmunóloga de la Universidad de Columbia en la ciudad de Nueva York. Así ellos lleguen a infectarse con el coronavirus, lo más probable es que sólo se enfermen con síntomas leves o que sean del todo asintomáticos.
Otra clave de que la respuesta infantil al virus difiera de la de los adultos es la que viene del hecho de que así algunos infantes muestren algunos síntomas y anticuerpos específicos, nunca son positivos en las pruebas estándar de PCR.
El sistema inmunitario de los pequeños ve al virus y de inmediato monta una respuesta inmunitaria rápida y efectiva que lo neutraliza sin dejarle la posibilidad de que se reproduzca, al punto de que no es posible detectar su presencia con la prueba diagnóstica, menciona una especialista en el Murdoch Children Research Institute en Melbourne, Australia.
Algunos estudios sugieren que la razón por la que los niños pueden neutralizar el virus está en que sus células T son relativamente “ingenuas”. Las células T son parte del sistema inmunitario adaptativo y su capacidad para reconocer a los patógenos que encuentra en el cuerpo durante toda la vida. Debido a que las células T de los niños no están muy entrenadas aún, podrían tener una capacidad mayor para responder a virus nuevos, y cuál más nuevo que el coronavirus (fuente: Cierta Ciencia).
Sin duda en todos los frentes podemos ver esfuerzos para poner un alto a la pandemia por la que estamos pasando. Al respecto, investigadores de la Universidad de Arizona en Estados Unidos están desarrollando un método para determinar en una muestra la presencia o la ausencia del coronavirus SARS-CoV-2. El método utiliza un teléfono inteligente y un microscopio diseñado para smartphones, para analizar muestras de saliva, y ofrece resultados en unos ¡10 minutos!
El equipo pretende combinar la velocidad de las pruebas de antígeno de hisopo nasal existentes con la gran precisión de las pruebas de PCR (reacción en cadena de la polimerasa) que también se valen de hisopo nasal. Los investigadores están adaptando un método barato que crearon originalmente para detectar otra clase de virus (norovirus) mediante un microscopio para smartphone.
Los métodos tradicionales de detección de norovirus u otros patógenos suelen ser caros, requieren mucho equipamiento de laboratorio o exigen conocimientos científicos en las personas que los utilizan. La prueba de norovirus basada en un smartphone, y desarrollada en la Universidad de Arizona, sólo requiere un teléfono inteligente, un microscopio de bajo coste para smartphone y un trozo de papel microfluídico (un papel recubierto de cera que guía la muestra líquida para que fluya a través de canales específicos). El equipamiento completo no sólo ocupa menos espacio que el necesario para otras pruebas, sino que además es más barato, ya que los componentes cuestan sólo unos 45 dólares.
La base de la tecnología es relativamente sencilla. Los usuarios introducen anticuerpos con bolitas fluorescentes en una muestra líquida (por ejemplo, saliva en el caso de la prueba de COVID-19) potencialmente contaminada. Si hay suficientes partículas del patógeno en la muestra, varios anticuerpos se adhieren a cada partícula del patógeno. Bajo el microscopio, las partículas patógenas aparecen como pequeños grupos de bolitas fluorescentes, que el usuario puede contar. El proceso (añadir bolitas a la muestra, sumergir un trozo de papel en la muestra, fotografiarlo con un smartphone al microscopio y contar las perlas) dura entre 10 y 15 minutos. Es tan sencillo que alguien sin ninguna formación científica podría aprender a hacerlo viendo un breve video.
La nueva versión de la tecnología, que sus creadores han descrito detalladamente en la revista académica Nature Protocols, no sólo la adapta para la COVID-19, sino que además introduce algunas mejoras, como una carcasa impresa en 3D para el microscopio y para el papel microfluídico (fuente: NCYT de Amazings).
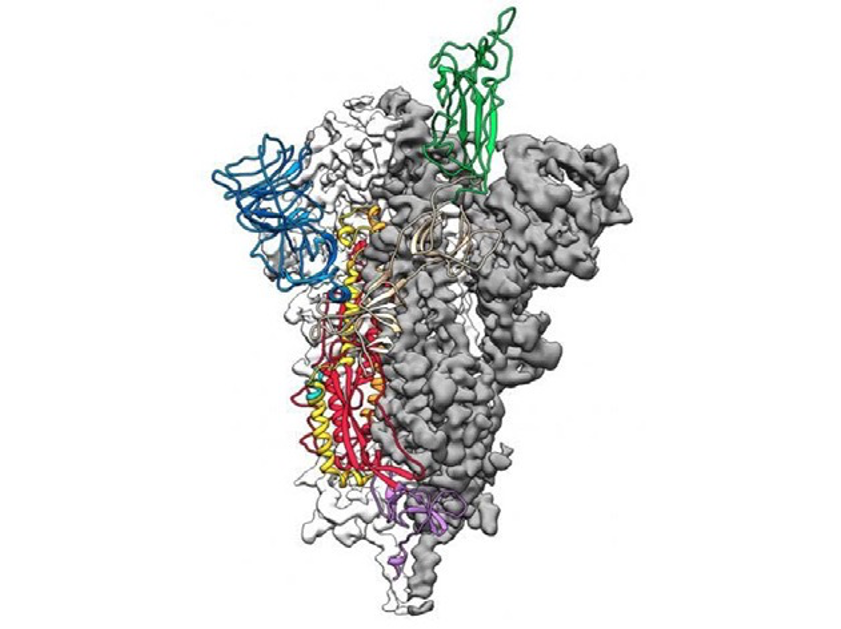
De igual forma, un equipo liderado por el Consejo Superior de Investigaciones Científicas (CSIC) en España, ha desarrollado un test, publicado en la revista EMBO Molecular Medicine, de anticuerpos de COVID-19 ultrasensible que se basa en la proteína spike completa del SARS-CoV-2, la que permite la entrada en las células humanas. Otros test de anticuerpos utilizan sólo una parte de esta proteína. Al basarse en la proteína completa, el test logra una fiabilidad de casi 99%. Además, sólo necesita una gota de sangre para analizar la muestra y está listo en 24 horas.
El sistema inmunitario del ser humano se defiende de la infección por SARS-CoV-2, entre otros mecanismos, por la producción de anticuerpos neutralizantes, explica el artículo, éstos se unen a la proteína spike del coronavirus y bloquean su entrada en las células humanas. Muchos de los test serológicos que existen se basan en la utilización de proteínas recombinantes (no producidas de forma natural por células infectadas) que no reproducen fielmente la forma de la proteína S que se localiza en las espinas del virus, lo que reduce su fiabilidad.
El nuevo método usa un tipo de células humanas cultivadas, denominadas Jurkat-S, que expresan la proteína spike completa en su superficie. Esta proteína se presenta tal y como aparece en su estado natural en el virus, es decir, en grupos de tres copias, denominados trímeros.
El proceso de detección se inicia con la toma de la muestra de sangre del individuo. Ésta se añade a las células Jurkat-S, que llevan la proteína trimérica completa en su superficie. Si la muestra del individuo contiene anticuerpos de COVID-19 específicos para la proteína trimérica spike, éstos se unen a las células Jurkat-S.
La unión del anticuerpo específico se determina mediante la adición de un segundo anticuerpo fluorescente, que hace que las células se hagan también fluorescentes. Este aumento de fluorescencia de las células revela la presencia de anticuerpos anti SARS-CoV-2. La luz fluorescente que desprenden las células Jurkat-S se detecta en un aparato equipado con luz láser y detectores que se denomina citómetro de flujo.
Este sistema permite una clasificación automática de muestras entre positivas y negativas, además de dar una medida muy precisa de la cantidad de anticuerpos. Se cree que este método puede ayudar a decidir qué fracción de la población debe ser priorizada para la vacunación, a la vez que permitirá hacer un seguimiento de la eficacia de éstas (fuente: CSIC).
Y hablando de vacunas, la buena noticia es que un gran sector de la población en el mundo ya ha sido inmunizado, pero la pregunta que muchos se hacen es si es necesario seguir cuidándose luego de recibir las dosis correspondientes. Sabemos que las vacunas salvan millones de vidas cada año y funcionan entrenando y preparando las defensas naturales del cuerpo, el sistema inmunológico, para reconocer y combatir los virus y bacterias a los que atacan. Si el cuerpo se expone posteriormente a esos gérmenes que causan enfermedades, entonces está inmediatamente listo para destruirlos y prevenir enfermedades.
En medio de la pandemia actual, las vacunas son vitales no sólo para salvar vidas, sino también para prevenir los efectos a largo plazo de la COVID-19. Actualmente, el número de vacunados contra la enfermedad ya supera el de casos nuevos, éstas son buenas noticias, pero la proporción de personas protegidas por ahora alcanza aproximadamente sólo 1.5% de la población de los países de Europa donde ya se ha comenzado un programa de inmunización, por ejemplo.
Mientras avanzan las campañas de vacunación para los trabajadores de salud y los grupos de alto riesgo en el mundo, las medidas de salud como utilizar mascarilla, mantener el distanciamiento físico, evitar multitudes y lavarse las manos continúan siendo la herramienta más fuerte para disminuir los contagios y a la vez evitar que aparezcan nuevas mutaciones, posiblemente más peligrosas, del virus SARS-CoV-2.
Después de la primera dosis, existe una buena respuesta inmune que se activa aproximadamente dos semanas después de ser aplicada. Sin embargo, es realmente la segunda dosis la que luego aumenta esa respuesta inmune y la inmunidad ya adquirida se vuelve aún más fuerte después de su aplicación dentro de un periodo de tiempo más corto.
Los ensayos clínicos demostraron que las vacunas protegen a las personas contra el desarrollo de la enfermedad de COVID-19, que puede ser leve, moderada o grave. Lo que aún no se sabe es si las vacunas también protegen a las personas de simplemente infectarse con el virus SARS-CoV-2 y si protegen o no contra la transmisión a otra persona.
Los informes indican que aquéllos que han sido vacunados y se infectan podrían tener una carga viral menor y, por lo tanto, menos posibilidades de infectar a otros. Pero hasta que no se sepan todos los detalles sobre esto, los especialistas insisten en que es importante que las personas, incluso después de la vacunación, tomen precauciones, usen mascarilla, se laven las manos y mantengan el distanciamiento físico, porque incluso si tienen una infección asintomática y puede que no se enfermen porque recibieron la vacuna, aún podrían portar el virus y contagiarlo a otras personas. Por tanto, debemos asegurarnos de controlar la propagación de la infección.
Sobre todo porque ahora mismo el mundo se encuentra en una situación en la que todavía hay una transmisión muy amplia en muchos países, es decir, aún está fuera de control, por lo tanto, el tiempo que necesitemos para continuar con estas precauciones dependerá realmente de lo que las comunidades y los países puedan hacer para aplastar este virus, para acabar con la transmisión (fuente: Noticias ONU).
En México, el plan de vacunación avanza poco a poco, primero con la población más vulnerable, los mayores de 60-70 años, ¿por qué? Bueno, porque la mayoría de pacientes menores de setenta años tienen formas muy leves de COVID-19; sin embargo, en un pequeño porcentaje hay complicaciones graves y se desconoce el motivo. Científicos del Hospital Clínic de Barcelona y el IDIBAPS (Institut d’Investigacions Biomèdiques August Pi i Sunyer) pusieron en marcha una investigación para conocer las causas.
Por investigaciones previas se sabe que haber nacido con bajo peso predispone a tener ciertas enfermedades en la vida adulta, como infarto de miocardio, diabetes o hipertensión. El objetivo de este trabajo fue evaluar si el hecho de haber nacido “pequeño” también es un factor de riesgo para desarrollar una COVID-19 grave.
En el marco de esta investigación, se reclutaron 397 pacientes de entre 18 y 70 años infectados atendidos en el Hospital Clínic a los que se les preguntó por el peso al nacer. El 15% requirió ingreso en Unidad de Cuidados Intensivos (UCI) y los investigadores pudieron identificar como factores de riesgo independientes de ingreso las siguientes variables: edad, sexo masculino, hipertensión previa y bajo peso al nacer. Con respecto a esta última variable, se vio que haber nacido con bajo peso hace tener hasta tres veces más riesgo de acabar en la UCI por una COVID-19 grave.
Dada la relevancia del hallazgo, se intentó validar en otra cohorte. Por ello, se hizo una encuesta online anónima de donde se obtuvieron datos de 1,822 adultos (18-70 años) que reportaban COVID-19 con prueba de la PCR positiva; 2.5% ingresaron en UCI. Se aplicó el mismo modelo pudiéndolo validar y confirmando el valor predictivo independiente del bajo peso al nacer para la necesidad de ingreso en UCI por COVID-19.
Hablamos antes de seguir con los cuidados contra el coronavirus, como el uso de cubrebocas, pero, ¿te has preguntado si son seguras? De hecho, unos científicos han analizado la presencia de compuestos plastificantes en las mascarillas utilizadas para reducir el contagio por SARS-CoV-2.
El estudio es obra del Instituto de Diagnóstico Ambiental y Estudios del Agua (IDAEA), adscrito al CSIC (Consejo Superior de Investigaciones Científicas) de España, y se ha publicado en la revista académica Environment International. En éste, el equipo analizó los niveles de 16 compuestos químicos plastificantes organofosforados en diversas mascarillas: de tipo quirúrgico, de tela reutilizables, FFP2 desarrolladas por el CSIC, KN95 y FFP3. Además, realizó ensayos de inhalación con maniquís para evaluar la proporción de dichos compuestos que se desprendían de la mascarilla y que, por tanto, podían ser respirados.
Los resultados indican que las de tela reutilizables no desprenden ninguno de estos plastificantes. Por su parte, las quirúrgicas, las FFP2 y FFP3 muestran valores extremadamente bajos de plastificantes desprendidos. Por tanto, basándose en lo encontrado y en las recomendaciones de protección frente al virus, lo más aconsejable es utilizar cubrebocas de tela en zonas exteriores y FFP2 en espacios interiores.
El trabajo también evaluó el impacto ambiental debido a la generación de residuos, así como a la liberación de compuestos plastificantes al medio ambiente. Según la cantidad de mascarillas que se utilizan a nivel mundial, los investigadores calcularon que se generan entre 0.2 y 6.3 millones de toneladas de residuos anuales, y se liberan entre 20 y 18,000 kilos de plastificantes organofosforados al medio ambiente.
También desde el punto de vista medioambiental, la mejor opción es el uso de barbijos reutilizables ya que son las que generan menor cantidad de residuos. Por otro lado, una mala gestión de los residuos de estos insumos puede provocar que los compuestos plastificantes terminen contaminando los ecosistemas acuáticos y terrestres, lo que supone un grave problema medioambiental (fuente: Alicia Arroyo / IDAEA-CSIC).
Hablar de la pandemia por COVID-19 es hablar de confinamiento, y si los que no hacíamos o hacíamos poco ejercicio la pasamos mal, imagina aquellas personas para quienes el deporte al aire libre es su estilo de vida. Al respecto, el Grupo de Investigación en Psicología y Deporte de la Universidad Autónoma de Madrid (UAM) realizó un estudio longitudinal sobre los efectos de las restricciones en la salud mental de los deportistas.
Los resultados, publicados recientemente en Frontiers in Psychology, mostraron que quienes vieron más reducida su actividad física presentaron peores efectos. Pero, además, pusieron de manifiesto la capacidad de adaptación de esta población, que logró reducir las manifestaciones de malestar emocional a medida que fueron discurriendo las semanas. En resumen, se enfatiza sobre todo la relación del deporte con el bienestar y la salud.
Esta investigación permitió observar cómo la adaptación psicológica fue más acusada cuando el deportista practicó su deporte con otros. También se encontraron diferencias en cuanto a que el deporte se practicara al aire libre o en interiores, y una interacción entre ambos.
El estudio se llevó a cabo durante siete semanas, coincidiendo con los momentos más duros del confinamiento y con los días en los que una buena parte de las medidas habían sido relajadas. Participaron de forma voluntaria 274 practicantes de diferentes deportes. Estos fueron invitados semanalmente a completar el formulario GHQ-28, un instrumento frecuentemente utilizado para identificar sintomatología somática, de ansiedad, de disfunción social y depresiva en población no institucionalizada.
Además, los investigadores recopilaron información sobre el deporte practicado, número de horas y sesiones a la semana que se solía llevar a cabo, manera habitual de practicarse, actividad física que se estaba llevando a cabo en ese momento y datos sociodemográficos.
El estudio ha puesto de manifiesto que los seres humanos tenemos una alta capacidad de adaptación a las circunstancias adversas. Sin embargo, esa capacidad varía ampliamente de un individuo a otro. Identificar lo que hace que algunas personas sean más proclives a adaptarse a las condiciones negativas puede proporcionar información muy valiosa para mejorar su capacidad para hacer frente a las adversidades y reducir así el sufrimiento (fuente: UAM).