Mecanismos de acción de los fármacos antidepresivos
Axel García-Burgos* , Lizbeth Josefina González-Herrera**
CIENCIA UANL / AÑO 22, No.93 enero-febrero 201
https://doi.org/10.29105/cienciauanl22.93-1
RESUMEN
Los seres humanos experimentamos diversas sensaciones y emociones determinadas por circunstancias tanto externas como internas. Emociones como tristeza, ansiedad, desesperación, hasta cierto punto son parte de la naturaleza humana. Abordando los episodios de irritabilidad y desánimo, se debe tomar en cuenta la manera en cómo se expresan los síntomas, cuánto tiempo tardan y cómo tratar de manera social y clínica estos momentos. La depresión no se trata de un periodo de desánimo o tristeza, si no que engloba todo un marco de entidades que pueden tener repercusiones fatales si no son tratadas a tiempo y de manera correcta. Por lo cual, el abordaje debe ser multidisciplinario y englobar las áreas sociales, biológicas y psicológicas. Además de contar con tratamiento farmacológico encaminado a resolver la problemática a nivel neuronal y tratamiento conductual buscando la relación y cercanía entre el profesional de salud y el paciente.
Palabras clave: tristeza, ansiedad, depresión, irritabilidad, multidisciplinario, sociales, biológicas, psicológicas
ABSTRACT
As human beings, we experience different sensations and emotions by both external and internal circumstances. Emotions such as sadness, anxiety and despair can be regarded as part of human nature. When addressing episodes of irritability and discouragement such as those mentioned, how the symptoms are expressed, how long they take and how to treat these moments, both socially and clinically, should be considered. Depression is not just a period of discouragement or sadness. It comprehends a whole framework of entities that can have fatal repercussions if they are not treated appropriately and opportunely. Therefore, the proper approach must be multidisciplinary, considering social, biological and psychological factors. Furthermore, a proper pharmacological treatment in order to solve this problem at the neuronal level, along a behavioral treatment to pursue a relations- hip and closeness between the health professional and the patient, must be considered.
Keywords: anxiety, irritability, multidisciplinary, social, biological, psychological.
La depresión es una enfermedad que influye en el ámbito personal de cualquier individuo, se puede observar tanto en el modo de pensar como en acciones. Este padecimiento se ha referido comúnmente como una baja del rendimiento afectivo de una persona; no obstante, es más que esto, se basa en el modo de actuar de una persona y de desenvolverse de una manera u otra, en determinando grupo social o circunstancia. La depresión siempre debe tratarse como un tema de suma importancia tanto en el ámbito de la salud pública como en la parte de crecimiento humano.
La depresión se define como “una amplia gama de problemas de salud mental caracterizada por la ausencia de afectividad positiva, en la cual hay una pérdida de interés en las actividades del individuo que previamente eran placenteras para éste. Se presetan, simultáneamente, sentimientos de culpa, baja autoestima y pérdida de confianza” (García-Herrera, Nogueras-Morillas y Muñoz-Cobos, 2011). Esta definición puede simplificarse en una falta de motivación y baja de estado de ánimo, las cuales influyen en las áreas social, psicológica y biológica de un individuo. Asimismo, en su desenvolvimiento en las relaciones consigo mismo y a su alrededor, tomando en cuenta que esta enfermedad puede tener consecuencias graves como el daño fatal a sí mismo o a su alrededor.
FACTORES DE RIESGO DE LA DEPRESIÓN
En la depresión existen diversos factores que influyen o determinan el comienzo de la enfermedad y su desarrollo. A continuación se citan tres áreas en el desarrollo de esta enfermedad.
Biológica. “La información que pasa de generación en generación, mayor predominio en mujeres, disminución de la actividad en los neurotransmisores (componentes de las neuronas que regulan la actividad del cerebro), alcohol, enfermedades que impidan la movilidad de la persona.
Psicológica. Desorden en la personalidad, disfunción en el área emocional e inteligencia y afectación en la integridad del paciente como abuso físico, ya sea sexual o psicológico en etapas tempranas de la vida.
Social. Eventos estresantes como duelo, muerte de un familiar o persona cercana, estado civil comprometido o dificultades económicas” (Psiquiatría Integral, 2012).
SIGNOS Y SÍNTOMAS CLÍNICOS
En diversas guías, sesiones informativas, se tienen catalogados síntomas específicos como “estado de ánimo disminuido, pérdida de interés en actividades previamente realizadas, disminución de las relaciones con el entorno social, como consecuencia de estos tres síntomas primordiales, pueden presentarse, además, alteraciones del sueño como insomnio, sentimientos de culpa, baja autoestima, dificultad en concentrarse y atención” (Heinze-Martin y Camacho-Segura, 2010), como última instancia, “ideas de muerte, que dependiendo de su entorno pueden incrementarse, posteriormente el paciente puede cometer actos que atenten contra su integridad y persona”, por ejemplo, ideas o actos suicidas. Se ha observado que aproximadamente entre 40 y 50% de los pacientes que intentan dicha acción, lo volverán a intentar en un lapso no mayor a un año (OMS, 2016).
EPIDEMIOLOGÍA
Se ha observado que alrededor de 40% de los pacientes acuden a consultar debido a que presentan síntomas referentes a esta enfermedad. Añadiendo a esto, el síntoma clínico por excelencia es la “pérdida de interés” o “tristeza que supera las dos semanas”. De acuerdo a datos presentados por la Secretaría de Salud Publica en México (2012): “entre 12 y 20% de personas en edad adulta, con mayor incidencia entre 18 a 40 años, presenta síntomas relacionados con un cuadro depresivo” (Belló et al., 2014), es a partir de este punto que representa un reto al momento del diagnóstico, ya que el tratamiento depende de la relación que suponga la comunicación entre el médico y el paciente.
FASES DEL TRATAMIENTO
El tratamiento “debe llevarse de una manera integral, todas las áreas del paciente, tanto clínicas como personales, social, psicológica y biológica, abordando la problemática desde un punto de vista completo, por esto es necesario y se recomienda que diversos especialistas tomen en cuenta este punto delicado” (García-Herrera, Nogueras-Morillas y Muñoz-Cobos, 2011). Tomando como ejemplo lo siguiente: “El paciente visita al psiquiatra, lleva su tratamiento farmacológico de una manera correcta. No obstante, si regresa al ambiente inapropiado u hostil de su familia o trabajo la recuperación será parcial e incompleta y, por lo tanto, sería más fácil tener una recaída”.
Inicial
El hecho de comenzar el tratamiento con un fármaco antidepresivo por primera vez es una de las fases más complejas en el tratamiento de la enfermedad, debido a que el paciente puede estar consciente o no de su padecimiento, y por tal motivo, no tomar en serio la enfermedad o, por el contrario, crear un panorama completamente catastrófico y caer en el desánimo total. Además de los efectos secundarios no deseados, como aumento de ansiedad e incomodidad, los cuales se presentan al menos durante las primeras dos semanas del tratamiento.
Consolidación
Durante la fase inicial, algunos pacientes mencionan una leve mejoría o, por otro lado, un aumento de los síntomas, por lo cual pueden llegar a detener el tratamiento. Debido a esto se requiere tanto de la comunicación entre el médico y el paciente para tratar este punto decisivo en el desarrollo de la enfermedad.
Continuación
La duración y la dosis son temas inciertos, algunos clínicos se inclinan a suspender la medicación con prontitud, mientras que otros la prolongan con las consiguientes ventajas (garantizar la no recaída) e inconvenientes (posibles efectos adversos).
Mantenimiento
Se previenen las recaídas en los episodios depresivos, para eso es necesario la preparación de un especialista más, en este caso un profesional en el área de la psicología, para manejar los episodios de recaída en el paciente (García-Herrera, Nogueras-Morillas y Muñoz-Cobos, 2011).
MECANISMO DE ACCIÓN
En su mayoría, los fármacos antidepresivos “se encargan de emplear y optimizar las concentraciones de serotonina y noradrenalina (la materia prima encargada de las emociones). Esto permite una mayor regulación de los efectos y la comunicación cerebral, tomando como referencia que el fármaco provoca la regulación de estos químicos y que los componentes neuronales sean más sensibles, este proceso explica el porqué los efectos del fármaco tardan aproximadamente entre 2 y 4 semanas en aparecer” (Travé-Rodríguez y Reneses-Sacristán, 2002).
Por lo general, los antidepresivos se absorben en el trayecto del intestino delgado, tienen metabolismo en el hígado, los factores más importantes son la sensibilidad del receptor y la cantidad de neurotransmisores.
TIPO DE FÁRMACOS EMPLEADOS EN EL TRATAMIENTO
Inhibidores de la monoamino oxidasa (IMAO)
Este tipo de fármacos bloquean la acción de la enzima monoamino oxidasa (MAO), evitando así la degradación de noradrenalina, serotonina y dopamina por parte de la neurona presináptica, consiguiendo que haya mayor concentración de neurotransmisor disponible en la sinapsis (puente encargada de la comunicación en las neuronas) y, por ende, un aumento en la actividad del cerebro. Estos fármacos se absorben de manera rápida y con una acción máxima de una a tres horas. Su vida biológica es sólo de dos a cuatro horas, pero si es del tipo IMAO irreversible, se administra sólo una vez al día por su largo tiempo de acción. En general, este tipo de antidepresivos tiene poca utilidad hoy día. El médico se basa principalmente en pacientes que necesitan una intervención rápida, debido a episodios depresivos constantes y muy cortos, se debe tomar en cuenta una dieta con cierta restricción calórica, debido a que puede presentarse aumento de peso en el paciente.
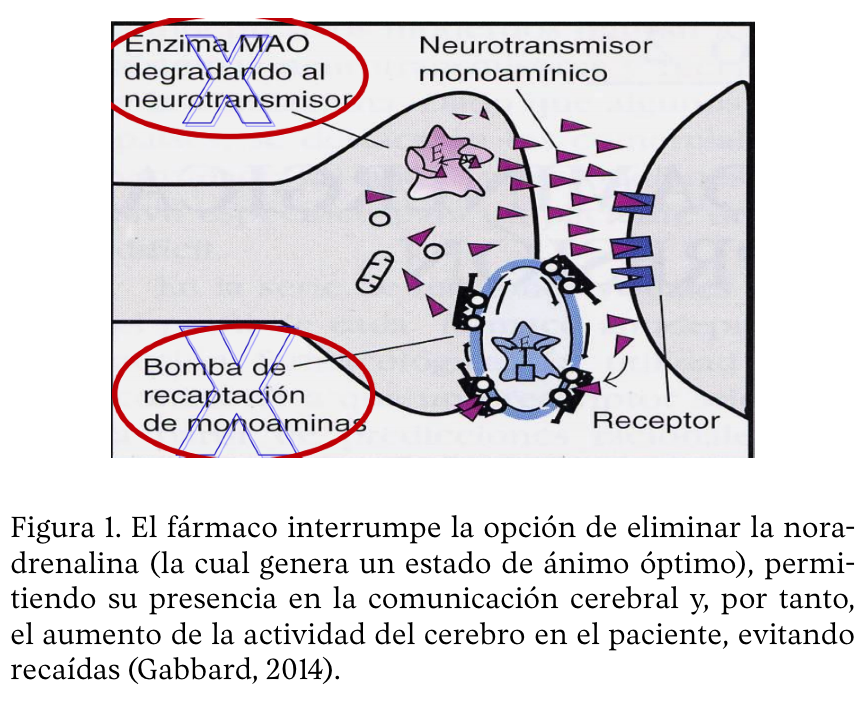
Se recomiendan las siguientes dosis para episodios depresivos rápidos:
•Fenelcina: 30-90 mg/día.
•Nialamida: 150-200 mg/día.
•Isocarboxacida: 10-60 mg/día (Sánchez, 2008).
La duración clínica de los efectos se encuentra entre siete y 21 días. En este tipo de fármacos antidepresivos se han descrito mayores efectos secundarios, por lo que además deben tenerse mayores cuidados al momento de aplicar el tratamiento, debido a que pueden provocar reacciones cruzadas, por ejemplo, con alimentos como el aguacate y el plátano, y alimentos con mayor contenido de tiramina, como crustáceos, quesos, sopas, etc. Por estos motivos el paciente debe disminuir el consumo de dichos productos:
•Cardiovasculares: hipertensión y taquicardia.
•Nerviosos: excitabilidad, insomnio, agitación y en ocasiones contadas el paciente puede presentar cuadros de extrema confusión.
•Digestivos: aumento de apetito y por tanto aumento de peso de dos a tres kilogramos.
Antidepresivos tricíclicos (ADT)
La función de este tipo de fármacos se basa en bloquear el transporte de serotonina y noradrenalina, y en menor medida de dopamina, de forma que estos químicos no pueden ser enviados de vuelta a la neurona que envía las señales para ser reutilizados, consiguiéndose así una mayor concentración de neurotransmisor, aumentando el nivel de la actividad neuronal y por tanto la mejora del estado de ánimo en la persona. Los ADT tienen una buena absorción oral y su pico máximo es de dos a seis horas. La vida media es de 16 a 72 horas. Actualmente, en el mercado hay un buen número de fármacos ADT: amitriptilina, amoxapina, clomipramina, dosulepina, doxepina, imipramina, lofepramina, nortriptilina, trimipramina, y son de primera elección para el tratamiento de la depresión. Se consideran muy efectivos, consiguen mejorar las alteraciones del sueño propias de la depresión.
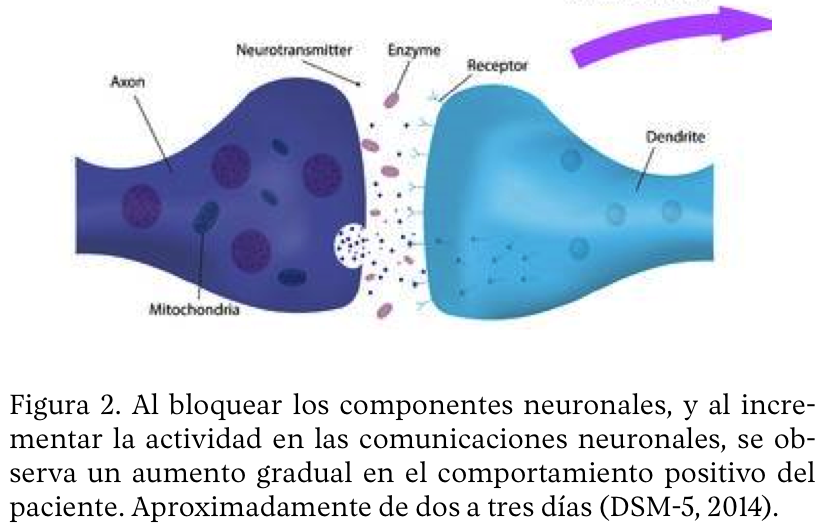
Este tipo de fármacos va de acuerdo con ciertas características de los pacientes, por ejemplo, que el paciente sea mayor de edad, entre 60 a 70 años, con afecciones cardíacas, ya que su contraindicación son los órganos del aparato circulatorio, además de que pueden incidir en el aumento de peso, por lo cual no se recomienda su uso en pacientes con desórdenes alimenticios. Los fármacos más empleados en la práctica clínica son los siguientes:
•Amitriptilina (Limbitrol): 25 mg una o dos horas antes de dormir.
•Amoxapina: 100-150 mg en dosis inicial por tres tomas, puede ir incrementando de acuerdo a la respuesta por parte del paciente.
•Imipramina (Tofranil) infantes: 1.5 mg/kg/día en 1-4 dosis. Adolescentes y adultos: inicial 25- 50 mg/día e ir aumentando gradualmente (dosis máxima: 300 mg) (CardioSmart, 2013).
En el caso de los fármacos antidepresivos tricíclicos se han observado los siguientes efectos:
• Cardiovasculares: arritmias cardíacas, taquicardia, hipotensión.
• Nerviosos: delirio, visión borrosa, coma.
• Digestivos: diarreas y vómitos.
• Motores: no se ha encontrado alguno en importancia mayor.
• Respiratorios: coma con respiración asistida.
Inhibidores selectivos de la recaptación de serotonina (ISRS)
Los ISRS bloquean de una manera específica el transporte de la serotonina, impidiendo que ésta vuelva a la neurona que envía las señales para su reutilización, y así aumenta la concentración de serotonina en la sinapsis libre para unirse a su receptor. Tienen una buena absorción oral, aunque lenta, con una acción máxima de cuatro a ocho horas. Su vida media es superior a la de otros antidepresivos, entre “12 y 24 horas, siendo aún mayor en fluoxetina (24-72 horas) y paroxetina (20 horas)” (CardioSmart, 2013).
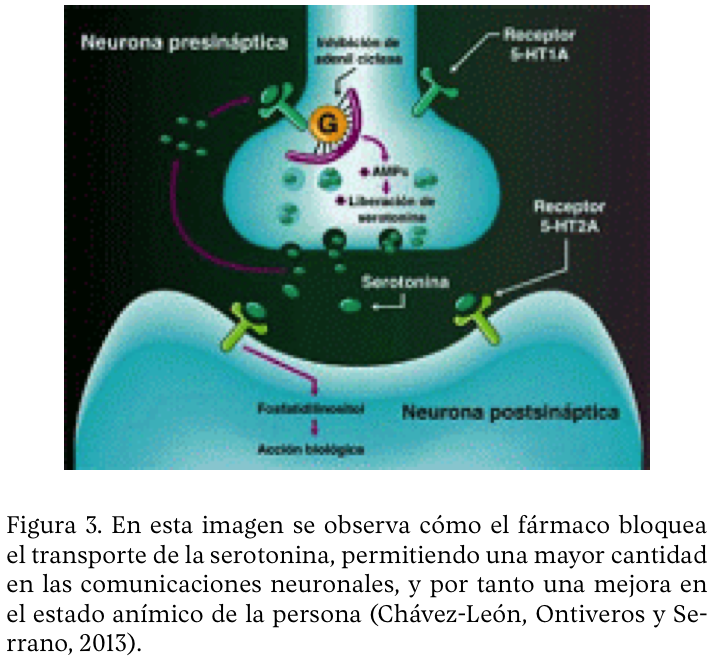
Normalmente el médico hace uso de este tipo de fármacos en trastornos de ansiedad como fobia social, trastornos obsesivos compulsivos y trastornos de la conducta alimentaria (anorexia, bulimia y atracones). Los ISRS más ampliamente recetados son:
•Prozac. Dosis inicial: 20 mg/día. Individualizada entre 20 a 60 mg/día.
•Aropax tab 60. Dosis inicial: 20 mg/día. Individualizada entre 20 a 60 mg/día (CardioSmart, 2013).
Se ha observado, en diferentes estudios con pacientes depresivos, una menor incidencia en los efectos secundarios. Sin embargo, pueden presentarse las siguientes manifestaciones:
•Nerviosos: pueden estar relacionados con ciertos periodos de delirio, cefalea e insomnio.
•Digestivos: presentan una incidencia muy baja en forma de episodios de diarrea, náuseas, además de que no representan una causa a la ganancia de peso.
•Respiratorios: episodios de dificultad respiratoria en cama. Reproductor: episodios de disfunción sexual.
CONCLUSIÓN
El tratamiento de la depresión debe ser abordado desde un punto de vista integral, donde el apoyo, por parte de los profesionales de la salud y de los familiares, debe ser completo, con un enfoque que vaya encaminado no sólo a aliviar los signos y síntomas de la depresión, sino también a detectar las posibles causas que provocan el padecimiento desde los factores mencionados anteriormente (biológicos, psicológicos y sociales). Es importante que al realizar el diagnóstico se lleve a cabo una evaluación exhaustiva y diferencial con tal de determinar qué tipo de trastorno depresivo ocurre en el paciente. El paciente debe sentirse apoyado durante las etapas del tratamiento. Por su parte, el profesional de la salud debe tomar en cuenta los criterios correspondientes a como se vaya presentando la enfermedad, en qué episodios, los tiempos y la situación del paciente, haciendo énfasis en el tiempo de efecto de los fármacos y su mecanismo de acción y de qué manera se presentará la mejoría en el paciente.
*Universidad Anáhuac Mayab.
**Universidad Autónoma de Yucatán.
Contacto: axelgb1@hotmail.com
Referencias
Belló, M., Puentes-Rosas, E.M., Medina-Mora, M.E., et al. (2014). Prevalencia y diagnóstico de depresión en población adulta en México. Salud Pública en México. 47 (1).
CardioSmart. (2013). Depresión: antidepresivos tricíclicos y tetracíclicos. Disponible en: https://www.cardiosmart.org/~/media/Documents/Fact%20Sheets/es-US/ zu1193.pdf
Chávez-León, E., Ontiveros, U.M., y Serrano, G.C. (2013). Los antidepresivos inhibidores selectivos de recaptura de serotonina(ISRS,ISR-5HT). SaludMental. 31(4).
DSM-5. (2014). Manual diagnóstico y estadístico de trastornos mentales, quinta edición. Disponible en: https://psychiatryonline.org/pb/assets/raw/dsm/pdf/Spanish_ DSM-5%20Coding%20Update_Final.pdf
García-Herrera, J., Nogueras-Morillas, E., y Muñoz-Cobos, F. (2011). Guía práctica clínica para el tratamiento de la depresión en Atención Primaria. Distrito Sanitario Málaga-UGC Salud Mental Hospital Regional Universitario “Carlos Haya”. Málaga, España.
Gabbard, G.O. (2014). Tratamiento de los trastornos psiquiátricos. Ed. Euroméxico. ArsMédica.
Heinze-Martin, G., y Camacho-Segura, P. (2010). Guía clínica para el manejo de la depresión. Instituto Nacional de Psiquiatría Ramón de la Fuente Muñiz. México.
Jiménez, A. (s.a.). Revisión farmacológica. Atención Familiar. Disponible en: http://www.facmed.unam.mx/ deptos/familiar/atfm112/revisionfarmacologica.html Organización Mundial de la Salud. (2016). La depresión. Disponible en https://www.who.int/topics/depression/ es/
Psiquiatría Integral. (2012). Factores de riesgo para la Depresión. Disponible en http://psiquiatriaintegral.com. mx/principal/?p=616
Sánchez, J.L. (2008). Los inhibidores de la monoaminoxidasa. Disponible en: http://sanliz.com/content/ index.php?option=com_content&task=view&id=66&Itemid=78
Travé-Rodríguez, A., y Reneses-Sacristán, A. (2002). Manejo de los fármacos en el tratamiento de la depresión. Sistema Nacional de Salud. 26(1).
